ホワイトカラーの間接業務を自動化するものとしてRPAがあり、デジタルワーフォース、デジタルレイバーなどの呼び名があるらしい。労働人口減少が超高齢化とともに問題視されている我が国で、にわかに注目され積極導入のための試行が始まっている。
従来であれば、人海戦術やワークシフト、アウトソーシングや業務システムのカスタマイズによって乗り切ってきた内容を、24時間稼働可能で人よりも数倍早いRPAで業務効率を高めて、人口減少を乗り切ろうとしている。
RPAにもマクロやODBC程度のものから、AIを使ったパターン認識や高度な判断も組み込んだ与信自動化装置までを同じ言葉で語るのは難しいだろう。ただ、実際に2019年時点でシェア一番の製品を観察すると、出来ることは複雑なマクロ程度で、アイコンの認識にパターン認識を組み込んではみたもの、パソコンの壁紙程度で認識率が落ちる程度のものである。従って判を押す場所を追記するだけ簡単に運用できる手書き帳票が横行する現場では、RPAに対応するため帳票を入力するというもっとも単純な作業を人間が行うという逆転さえ懸念される。
一方で電子カルテを中心にした医療情報システムは、相当な費用と労力をかけて、さらに時間あたりの患者数まで減らしてデジタル化したところである。まさにRPAを導入できる段階にきたにもかかわらず、有資格者が操作するシステムであるが故、責任の所在の曖昧な自動化に非積極的なベンダーが壁となり、未踏の地に近い。
医療者自ら単純作業を自動化、複数の部門システムの情報を収集するためにRPAの設定を行うことに関しては、薬機法に触れない。しかし、電子カルテにRPAが活用されている姿はあまり見ない。まさに、ここにチャンスがあるのではないだろうか。

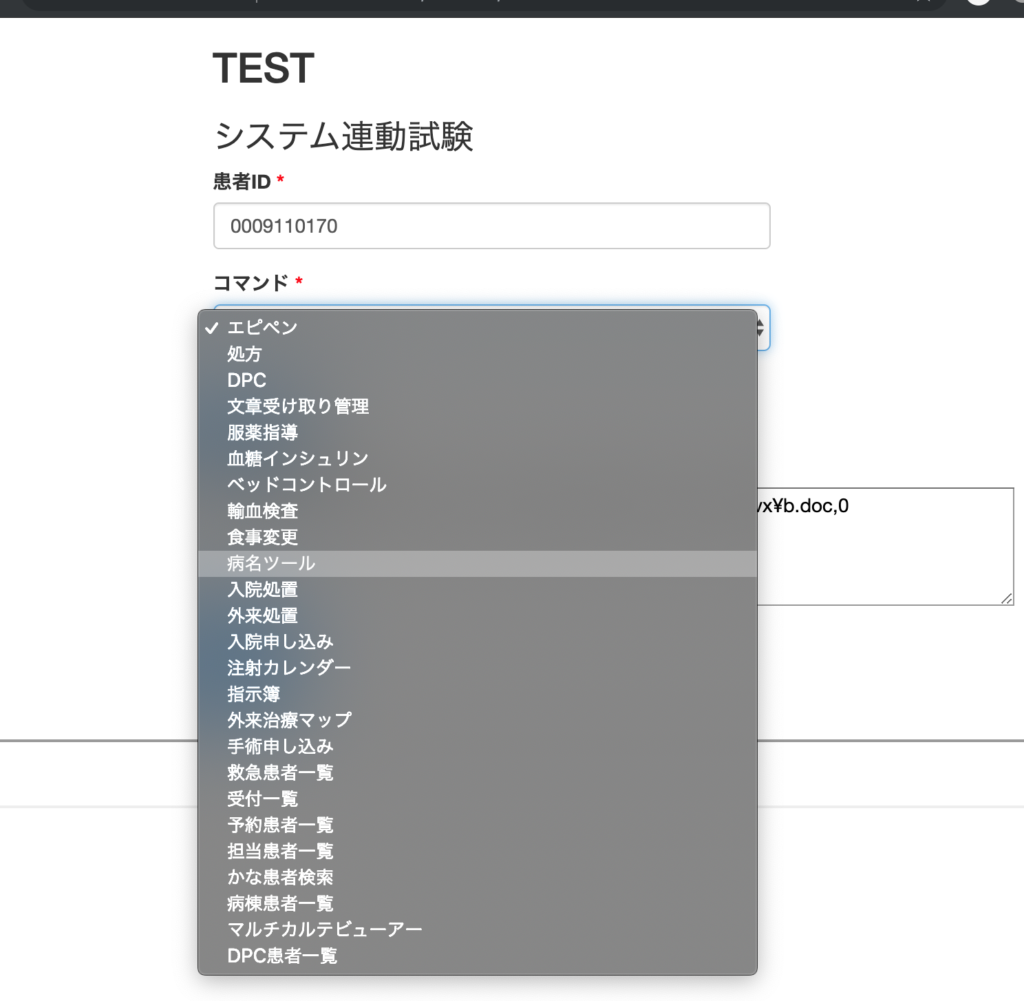
 電子カルテ1.0に至るマイルストーンとして、インターフェースをしっかりと解析できる基盤が必要であり、処理速度も高速でなくてはならない。治療ガイドラインを示す、関連文献を見せる、アドヒアランスを評価できるなどの機能が必要かもしれない。業務手順を最適化できる、プログラマブルな機能も必要だ。
電子カルテ1.0に至るマイルストーンとして、インターフェースをしっかりと解析できる基盤が必要であり、処理速度も高速でなくてはならない。治療ガイドラインを示す、関連文献を見せる、アドヒアランスを評価できるなどの機能が必要かもしれない。業務手順を最適化できる、プログラマブルな機能も必要だ。